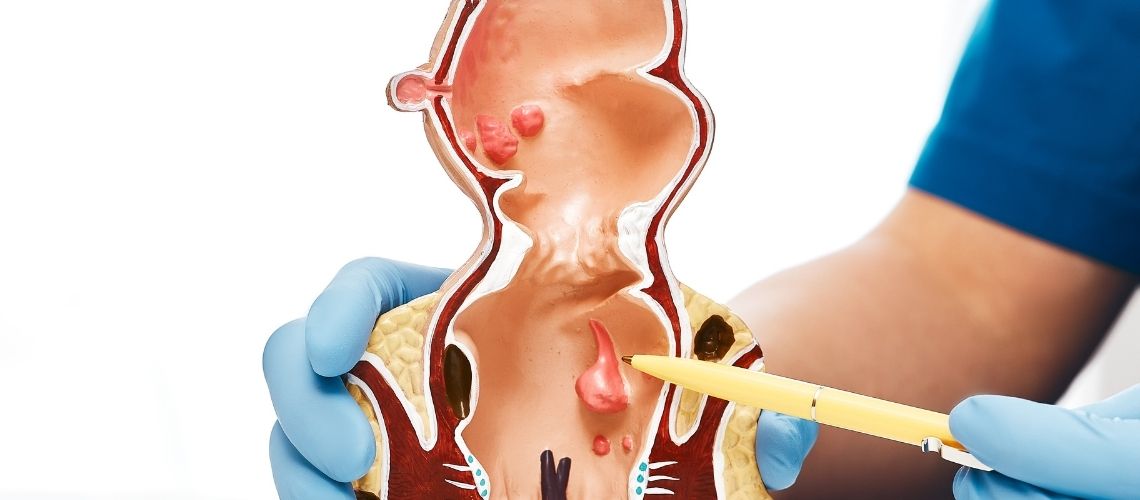
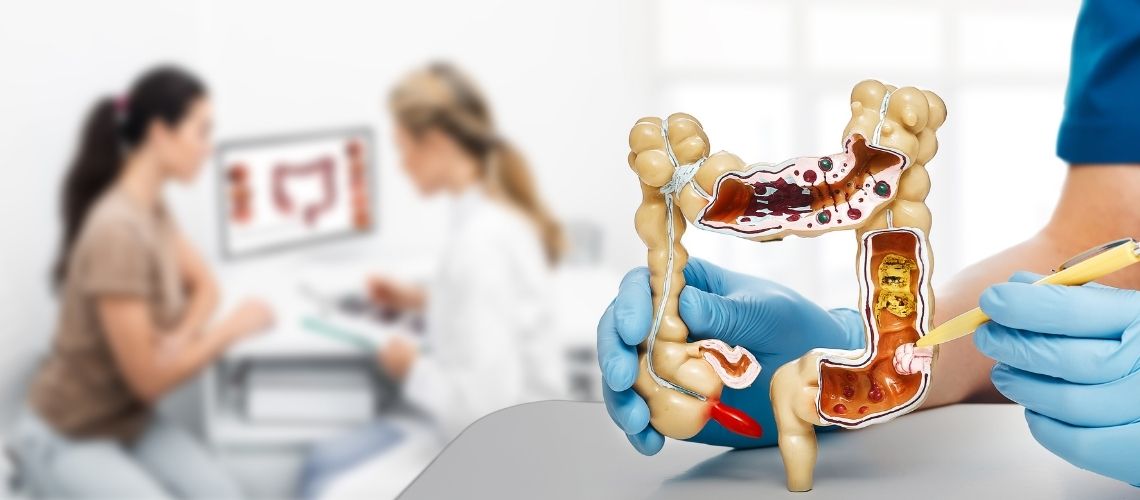
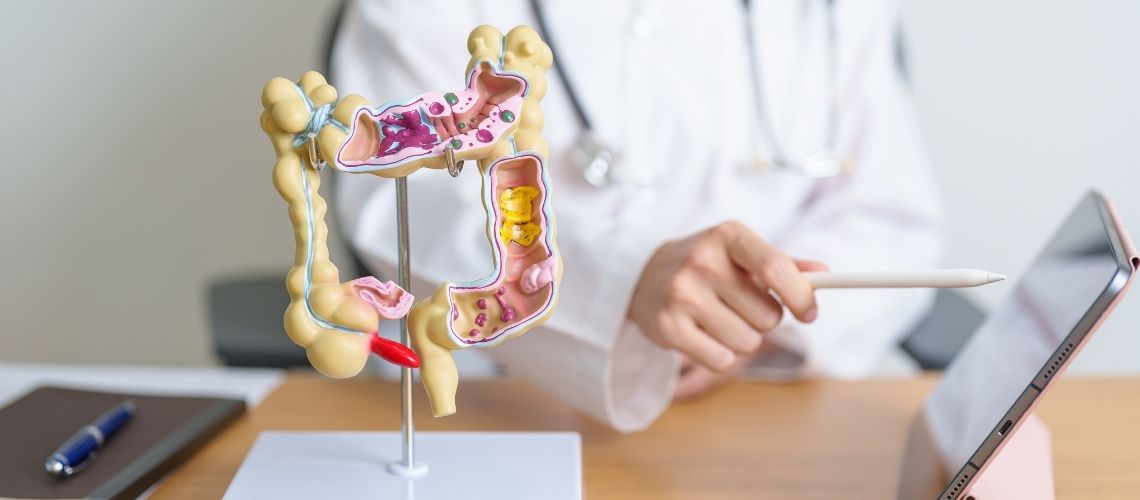
Koloncancer är en typ av cancer som utvecklas på insidan av tjocktarmen och oftast härrör från polyper. Symtomen kan innefatta förändringar i tarmvanor, blod i avföringen, buksmärtor, oförklarlig viktnedgång och konstant trötthet. Risken är särskilt hög hos personer över 50 år, de med en familjehistoria av koloncancer, individer med genetiska mutationer, de med inflammatoriska tarmsjukdomar samt hos dem som äter en kost med lågt fiberinnehåll och hög fetthalt. Behandlingen kan, beroende på cancerns stadium, omfatta kirurgi, kemoterapi, strålbehandling, målinriktade terapier och immunförsvarsstärkande metoder.
Vad är koloncancer (tarmcancer)?
Koloncancer är en cancerform som uppstår i tjocktarmen eller ändtarmen och börjar oftast med att godartade tillväxter, så kallade polyper, blir maligna. Denna omvandlingsprocess kan ta år och risken ökar med åldern. De äldsta kända fallen av koloncancer har upptäckts vid arkeologiska utgrävningar i Egypten, där man undersökte mumier. Lynch syndrom, som definierades av Dr. Aldred Warthin 1895, hänvisar till en ärftlig form av kolorektal cancer. Särskilt hos personer över 50 år, de med genetisk predisposition, ohälsosamma matvanor och en stillasittande livsstil, ökar risken för koloncancer. Därför är regelbundna screeningar och hälsosamma livsstilsval viktiga för tidig upptäckt och förebyggande av sjukdomen.
Vilka är orsakerna till koloncancer?
Koloncancer uppstår till följd av en kombination av genetiska, miljömässiga och livsstilsrelaterade faktorer. Att förstå dessa faktorer är avgörande för att förebygga och tidigt upptäcka koloncancer.
Genetiska syndrom
- Lynch syndrom (HNPCC)
- Familjär adenomatös polypos (FAP)
- Serrated polyposis syndrom
Familjehistoria
- Två eller fler förstagradssläktingar med koloncancer
Kost
- Intag av rött kött och processat kött
- En fiberfattig kost
- Brist på en kost rik på frukt, grönsaker och fullkorn
Fysiska och medicinska förhållanden
- Övervikt/obesitas
- Brist på fysisk aktivitet
- Rökning
- Överdriven alkoholkonsumtion
Kroniska inflammatoriska sjukdomar
- Ulcerös kolit
- Crohns sjukdom
Microbiomet och infektioner
- Förändringar i tarmmikrobiomet
- Infektion med Streptococcus gallolyticus
- Cancerogena stammar av Escherichia coli
Epigenetiska förändringar
- Onormal DNA-metyleringsmönster
- Histonmodifieringar
Ålder och könsfaktorer
- Högre risk hos personer över 50 år
- Högre risk hos män
Andra medicinska och miljömässiga faktorer
- Strålbehandling i buk- eller bäckenområdet
- Typ 2-diabetes
Risken för koloncancer ökar med åldern och är dessutom direkt relaterad till kost- och livsstilsvanor. Förebyggande åtgärder inkluderar att följa en fiberrik kost, öka den fysiska aktiviteten samt genomgå regelbundna screeningar. Dessutom rekommenderas att personer med genetisk risk övervakas medicinskt från en tidig ålder.
Hur vanligt är koloncancer?
Koloncancer utgör ett allvarligt hälsoproblem världen över. Enligt siffror från 2020 registrerades över 1,9 miljoner nya fall, vilket gör koloncancer till den tredje vanligaste cancerformen globalt. Samma år dog över 930 000 människor till sjukdomen.
Koloncancer drabbar oftast äldre, framför allt personer över 50 år, men på senare tid har även antalet fall bland yngre ökat. I USA utgör cirka 12 % av de diagnostiserade fallen koloncancer hos personer under 50 år, vilket motsvarar i genomsnitt 49 nya fall per dag.
Förekomsten av koloncancer varierar geografiskt. I regioner som:
- Australien
- Nya Zeeland
- Europa
- USA
är förekomsten hög, medan den i vissa delar av Afrika och Sydasien är lägre.
Vad gäller kön är det vanligare att män drabbas av koloncancer än kvinnor. Exempelvis förväntas antalet nya fall i USA under 2024 vara högre bland män jämfört med kvinnor, med skillnader mellan colon- och rektalcancer, nämligen:
- Vanligare hos män
- Mindre vanligt hos kvinnor
Även ras och etnicitet spelar en roll; enligt amerikanska data har afroamerikaner den högsta förekomsten, medan asiatiska/pacifiska öbor har den lägsta. Miljöfaktorer, såsom exponering för vissa kemikalier och föroreningar, kan även de öka risken, men deras effekt är något mindre uttalad. Nya studier visar dessutom att en accelererad biologisk åldrandeprocess jämfört med den kronologiska åldern kan öka risken för att polyper utvecklas med 16 %.
Hur utvecklas koloncancer?
Utvecklingen av koloncancer innebär att cellerna i tjocktarmen genomgår genetiska och epigenetiska förändringar och förvandlas till cancerceller. Denna process sker stegvis, ofta benämnd som ”adenom-karcinoomsekvensen”. I den inledande fasen leder mutationer i APC-genen, som reglerar celltillväxt, till att små adenomata bildas. APC-proteinet reglerar nivåerna av β-catenin, vilket kontrollerar celldelning. När denna funktion går förlorad ökar β-cateninackumuleringen och cellerna börjar dela sig okontrollerat.
I den stimulerande fasen bidrar ytterligare mutationer i KRAS-genen till tillväxten av dessa polyper. KRAS-mutationer aktiverar signalvägar som ökar celldelning och cellöverlevnad, vilket får polyperna att växa och ökar deras malignitetspotential.
I den avancerade fasen leder extra förändringar, såsom mutationer i TP53-genen, till att ett godartat adenom övergår till ett malignt karcinom. TP53-proteinet eliminerar normalt skadade celler och hindrar tumörbildning, men när TP53-genen förlorar sin funktion, leder detta till okontrollerad celltillväxt:
- Genetiska förändringar
- Mutationer i APC, KRAS och TP53
- Epigenetiska faktorer
- DNA-metylering
- Histonmodifieringar
Tidig upptäckt av koloncancer är avgörande eftersom förstadierna – kända som ”field cancerization” – kan utveckla flera oberoende tumörer. Epigenetiska förändringar bidrar också till att tumörsuppressorgener tystas, vilket underlättar cancerutvecklingen.
Vilka är symtomen vid koloncancer?
I de tidiga stadierna visar koloncancer ofta få tydliga symtom, varför det är viktigt att vara uppmärksam på eventuella förändringar. I de senare stadierna kan symtomen variera och påverka patientens livskvalitet negativt. De vanligaste symtomen vid koloncancer är:
- Förändringar i tarmvanor
- Blod i eller mörkfärgad avföring
- Tunnare avföring än normalt
- Konstant gasbildning, uppblåsthet eller kramper i buken
- Oförklarlig viktnedgång
- Ihållande trötthet och svaghet
- Rektal blödning
- En ständig känsla av att behöva gå på toaletten (tenesmus)
- Symtom på anemi (yrsel, blek hud)
Dessa symtom kan också bero på andra tarmsjukdomar, såsom infektioner, hemorrojder eller irritabel tarm, varför det är viktigt att söka medicinsk hjälp vid långvariga eller allvarliga besvär. Tidig upptäckt underlättar behandlingen och ökar chanserna till ett framgångsrikt utfall, varför regelbunden screening rekommenderas, särskilt för personer över 50 år.
Hur diagnostiseras koloncancer?
Diagnosen av koloncancer är en omfattande process där olika tester och metoder används för att fastställa om cancer har utvecklats i tjocktarmen eller ändtarmen. Tidig diagnos är en av de viktigaste faktorerna som direkt påverkar behandlingsresultat och patientens överlevnad. Några av de metoder som används vid screening och diagnos är:
- Koloskopi
- Fekalt immunokemiskt test (FIT)
- Avförings-DNA-tester
- Blodprover
Visuell undersökning och bilddiagnostik spelar också en stor roll. Datortomografi (CT-colonografi) och magnetisk resonanstomografi (MRI) används för att identifiera tumören, bedöma spridningen och styra behandlingsalternativen. Dessa metoder ger detaljerade bilder av mjukvävnad och tumörer.
Laboratorietester, såsom mätning av carcinoembryonalt antigen (CEA), används som tumörmarkör för att följa blodnivåerna och utvärdera behandlingssvar. Molekylära tester analyserar specifika genetiska mutationer och hjälper till att bestämma risken för återfall, vilket möjliggör en skräddarsydd behandling utifrån patientens individuella egenskaper.
Histopatologisk undersökning är avgörande för en definitiv diagnos. En biopsi där en vävnadsprov tas och undersöks ger den nödvändiga informationen. Immunohistokemi (IHC) används för att fastställa egenskaperna hos cancercellerna och ge en mer detaljerad bild av tumörens struktur och beteende.
Nya tekniker såsom flytande biopsier och AI-baserad bildanalys har gjort det möjligt att diagnostisera koloncancer snabbare och mer effektivt, vilket ger den moderna medicinen en ny dimension.
Hur behandlas koloncancer?
Behandlingen av koloncancer planeras utifrån sjukdomens stadium, tumörens läge och patientens allmänna hälsa. Det finns flera behandlingsalternativ som kan vara effektiva i olika stadier. De huvudsakliga behandlingsmetoderna inkluderar kirurgi, kemoterapi, strålbehandling, målinriktade terapier och immunoterapi. Dessa metoder kan användas enskilt eller i kombination, beroende på patientens individuella behov.
Kirurgi är av central betydelse, särskilt i de tidiga stadierna, för att helt avlägsna den cancercellerade vävnaden. De kirurgiska alternativen varierar beroende på sjukdomens utbredning:
- Polypektomi
- Lokal excision
- Partiell kolektomi
- Total kolektomi
Kemoterapi, som använder läkemedel för att döda cancerceller, kan ges som ett komplement till kirurgi eller för att stoppa spridningen vid metastaser:
- Adjuvant kemoterapi
- Neoadjuvant kemoterapi
- Kemoterapi vid metastatisk sjukdom
Strålbehandling används sällan vid koloncancer, men kan i vissa fall ges preoperativt vid rektalcancer eller palliativt vid avancerade stadier för att lindra smärta och blödning.
Målinriktade terapier, såsom anti-VEGF och anti-EGFR behandlingar, riktar sig mot de signalvägar som stimulerar tumörtillväxt. Immunoterapier, exempelvis immunkontrollpunktsinhibitorer (används vid MSI-H eller dMMR tumörer), kan också ge goda resultat.
Nya behandlingsmetoder och kliniska studier erbjuder innovativa angreppssätt, där kombinationer av immunoterapi med kemoterapi och individualiserade behandlingar baserade på genomisk profilering visar lovande resultat, både vad gäller effektivitet och minskade biverkningar. Att delta i kliniska prövningar ger dessutom patienter tillgång till de senaste behandlingsmetoderna och bidrar till utvecklingen inom koloncancerbehandlingen.
Vilka komplikationer kan koloncancer leda till?
När kolorektal cancer fortskrider kan det leda till allvarliga komplikationer som påverkar spridningen av cancern, stör tarmfunktionen och sänker patientens livskvalitet. De huvudsakliga komplikationerna är:
- Tarmobstruktion
- Perforation
- Blödningar
- Metastaser i levern
- Metastaser i lungorna
- Peritoneala metastaser (spridning till bukhinnan)
- Spridning till lymfkörtlar
- Näringsstörningar
- Anemi
- Kronisk smärta
- Urinvägsinfektioner
- Fistelbildning
Dessa komplikationer kan göra behandlingsprocessen mer komplex och kräva ytterligare interventioner. När kolorektal cancer sprider sig till organ som lever och lungor begränsas behandlingsalternativen och patientens överlevnad kan förkortas. Till exempel kräver kolorektal cancer med lever- och lungmetastaser en mer aggressiv behandling. Dessutom kan tillstånd som obstruktion och perforation kräva akut kirurgisk insats. Komplikationer som anemi och näringsstörningar försvagar patientens allmänna hälsa och påverkar behandlingens effektivitet negativt.
När kan koloncancer behandlas?
Behandlingen av koloncancer bestäms utifrån sjukdomens stadium, patientens hälsa och tumörens egenskaper. Vid tidiga stadier är kirurgisk behandling i fokus; i stadium 0 och I, när tumören är liten, används polypektomi eller lokal excision, medan en partiell kolektomi kan vara nödvändig för större tumörer. I stadium II och III avlägsnas tumören tillsammans med lymfkörtlarna i en omfattande operation, och i dessa fall ges ofta adjuvant kemoterapi för att minska risken för återfall.
Kirurgiska ingrepp är särskilt viktiga och inkluderar:
- Lokal excision, polypektomi eller partiell kolektomi vid tidiga stadier
- Omfattande borttagning av tumör och lymfkörtlar vid avancerade stadier
- Adjuvant kemoterapi rekommenderas för högriskpatienter
Kemoterapi, som används för att döda cancerceller, kan ges efter operationen (adjuvant) för att rensa ut mikroskopisk sjukdom eller användas vid metastatisk sjukdom för att krympa tumören och lindra symtom. De vanliga behandlingsschemana inkluderar FOLFOX, CAPOX och FOLFOXIRI.
Strålbehandling används sällan vid koloncancer, men kan användas preoperativt vid rektalcancer eller palliativt för att lindra smärta och blödning vid avancerade stadier.
Målinriktade terapier, såsom anti-VEGF och anti-EGFR behandlingar, riktar sig mot de faktorer som stimulerar tumörtillväxt. Immunoterapi, där immunkontrollpunktsinhibitorer (till exempel pembrolizumab vid MSI-H eller dMMR tumörer) används, kan också vara effektivt.
Behandlingsalternativen kan kombineras beroende på sjukdomens utveckling. Vid behandling av koloncancer anpassas varje metod individuellt efter patientens allmänna hälsa och tumörtyp för att förbättra långsiktig överlevnad och livskvalitet.
Hur ser återhämtningsprocessen ut efter koloncancer?
Återhämtningen efter koloncancer är en flerstegsprocess som syftar till att återställa både den fysiska och psykiska hälsan. Under denna process tillämpas olika metoder för att påskynda postoperativt återhämtning, minimera risken för komplikationer och förbättra den övergripande livskvaliteten.
Med hjälp av ERAS-protokoll (Enhanced Recovery After Surgery) hanteras pre- och postoperativa förlopp mer effektivt. Dessa protokoll innefattar förberedande information till patienten före operationen samt användning av minimalt invasiva kirurgiska tekniker under ingreppet. Dessutom används multimodal smärtbehandling för att underlätta en snabbare återhämtning.
Följande metoder spelar en viktig roll i postoperativ återhämtning:
- Preoperativ information
- Minimalt invasiva kirurgiska tekniker
- Multimodal smärtbehandling
- ERAS-protokoll
Förebyggande av postoperativa komplikationer är också en viktig del av återhämtningsprocessen. Vanliga komplikationer inkluderar anastomosläckage, infektioner och tarmobstruktioner, vilket kan förlänga återhämtningen och kräva ytterligare ingrepp. Särskilt tillstånd som diabetes och fetma kan öka risken för komplikationer.
Patienter kan uppleva förändringar i tarmfunktionen efter operationen, vilket kan yttra sig som en ökad tarmrörelse, en känsla av att inte kunna tömma tarmen helt, eller inkontinens – ett tillstånd känt som ”Low Anterior Resection Syndrome” (LARS). Behandlingen av LARS omfattar kostförändringar, bäckenbottenträning och, vid behov, kirurgiska ingrepp.
Preoperativ rehabilitering (prehabilitering) bidrar också till återhämtningen genom att öka den fysiska uthålligheten, vilket gör att patienterna återhämtar sig snabbare efter operationen. Dessa åtgärder minskar sjukhusvistelsen och risken för infektion.
På lång sikt är regelbunden uppföljning, livsstilsförändringar och vid behov ytterligare behandlingar viktiga för att minska risken för återfall och bevara livskvaliteten.
Hur kan koloncancer förebyggas?
För att förebygga koloncancer måste flera steg vidtas. Först och främst är det effektivt att göra hälsosamma livsstilsval. En balanserad kost rik på frukt, grönsaker och fullkorn kan ge ett skyddande effekt mot koloncancer, medan minskat intag av rött och processat kött ytterligare sänker risken. Regelbunden fysisk aktivitet hjälper till att uppnå och bibehålla en hälsosam vikt och minskar därmed risken för cancer. Speciellt regelbunden träning, både på morgonen och kvällen, har visat sig ha en starkt förebyggande effekt. Även att begränsa alkoholkonsumtionen bidrar till att minska risken för flera cancerformer, inklusive koloncancer.
Regelbundna hälsokontroller och screeningar är viktiga för tidig upptäckt av koloncancer. Personer över 50 år bör, enligt läkares rekommendation, genomgå screeningar såsom koloskopi. Dessa tester kan upptäcka riskabla polyper innan de utvecklas till cancer, vilket möjliggör tidig intervention. Experter rekommenderar även att personer från 45 års ålder screenas.
Vissa läkemedel kan även bidra till att sänka risken. Till exempel kan regelbundet användande av aspirin minska risken för koloncancer hos högriskindivider. Viktminskningsläkemedel, såsom semaglutid, har dessutom visat sig kunna minska risken för koloncancer hos personer med typ 2-diabetes i yngre åldrar.
Slutligen fokuserar ny forskning på vacciner som riktar sig mot precancerceller. Dessa immunologiskt inriktade studier erbjuder hoppfulla framsteg för personer med genetisk predisposition, såsom Lynch syndrom, och har visat positiva resultat i att generera en immunrespons.
Vanliga frågor
Hur manifesterar sig koloncancer i de tidiga stadierna?
De tidiga symtomen vid koloncancer kan inkludera förändringar i tarmvanor (t.ex. diarré eller förstoppning), att man får blod via ändtarmen eller att det finns blod i avföringen, buksmärtor eller uppblåsthet, en känsla av att tarmarna inte töms fullständigt, trötthet och viktnedgång. Dessa symtom kan även orsakas av andra tarmsjukdomar såsom infektioner, hemorrojder eller irritabel tarm.
Vilka är riskfaktorerna för koloncancer?
Riskfaktorerna för koloncancer inkluderar ålder – där över 90 % av fallen drabbar personer över 50 år – och en högre förekomst hos män. Livsstilsfaktorer, såsom ett högt intag av rött och processat kött och en kost med lågt fiberinnehåll, ökar risken, medan en fiberik kost kan sänka den. Övervikt, fysisk inaktivitet, rökning och överdriven alkoholkonsumtion är också förknippade med en ökad risk. Medicinska tillstånd såsom typ 2-diabetes samt inflammatoriska tarmsjukdomar (ulcerös kolit och Crohns sjukdom) bidrar också. En familjehistoria av koloncancer eller adenomata/polyper – särskilt om en förstagradssläkting drabbats före 50 års ålder – ökar risken. Genetiska sjukdomar som Lynch syndrom och familjär adenomatös polypos (FAP) står för cirka 5 % av fallen. Dessutom påverkar ras och etnicitet risken; afroamerikaner har högre incidens och dödlighet, medan även miljöfaktorer som exponering för vissa kemikalier kan spela in, om än i mindre utsträckning. Nya studier visar även att en snabbare biologisk åldrande jämfört med kronologisk ålder kan öka risken för kolonpolyper med 16 %.
Vilka tester används för att diagnostisera denna cancer?
Screeningmetoder inkluderar koloskopi, det fekala immunokemiska testet (FIT), multipla fekala DNA-tester (sDNA-FIT) samt nyare blodtester, såsom Guardant Healths test som fick FDA-godkännande 2024. Trots detta är den traditionella koloskopin guldstandarden på grund av dess höga känslighet för att upptäcka tidiga cancerstadier. Det rekommenderas att man börjar med screening vid 45 års ålder och att högriskpersoner screenas tidigare och oftare.
Vilken roll spelar kirurgiska metoder i behandlingen av koloncancer?
Kirurgi spelar en grundläggande roll vid behandlingen av koloncancer, särskilt i de tidiga stadierna. Vid lokaliserad koloncancer ger kirurgisk resektion en femårs relativ överlevnadsgrad på 91,1 %. Postoperativa resultat varierar dock med ålder; patienter över 70 år har högre 90-dagars mortalitet jämfört med yngre patienter. Förbättrade kirurgiska tekniker har under de senaste åren förbättrat överlevnadsgraden i alla delar av tjocktarmen, men risken för återfall kvarstår – cirka 14,6 % av patienterna upplever recidiv inom fem år.
Vilka åtgärder kan förbättra livskvaliteten efter behandlingen?
Regelbunden fysisk aktivitet, särskilt med måttlig till intensiv träning, har visat sig förbättra den långsiktiga livskvaliteten hos överlevande från koloncancer. Dessutom har studier visat att den uppföljande vården från allmänläkare eller kirurger i allmänhet inte gör en signifikant skillnad i livskvaliteten, och patienter är ofta nöjda med den tillhandahållna uppföljningen. Faktorer som ålder, medföljande sjukdomar och vilken behandling som givits kan påverka den postoperativa livskvaliteten, där äldre patienter som fått kemoterapi kan uppleva en gradvis försämring över tid.